Sinusitis aguda
RESUMEN
La sinusitis aguda o mejor
rinosinusitis, término que se utiliza en la actualidad, es un proceso
inflamatorio de la mucosa nasal y de los senos paranasales, que se considera
aguda si dura ≤ 4 semanas, subaguda si la duración es de 5 a 12 semanas, crónica si dura
mas de 12 semanas y aguda recurrente cuando se presentan 4 o más episodios
agudos al año. En función de su gravedad la rinosinusitis se puede clasificar
en leve, moderada o grave. La causa más común es una infección viral, aunque también
puede ser causada por bacterias, siendo los gérmenes mas frecuentemente
implicados: Streptococcus pneumoniae, Haemophilus influenzae y Moraxella
catarrhalis. Los principales factores de riesgo son el antecedente una infección
viral de vías respiratorias superiores, la rinitis alérgica, y la existencia de
alteraciones anatómicas subyacentes.
La sintomatología puede incluir obstrucción
nasal, rinorrea mucopurulenta, dolor frontal o facial localizado, fiebre, tos, molestias
faríngeas, goteo nasal posterior purulento, etc. Su diagnóstico en Atención
Primaria, lugar donde son atendidas la mayoría de los casos, se basa en una
correcta historia clínica y exploración física, no siendo, en general,
necesaria ninguna prueba complementaria.
La mayoría de las rinosinusitis
son de naturaleza viral y se resuelven espontáneamente, precisándose
exclusivamente tratamiento sintomático: analgesia con paracetamol o ibuprofeno y
descogestionantes intranasales o por vía oral, atitusigenos, etc. Existe
controversia sobre le tratamiento antibiótico de las rinosinusitis bacterianas,
ya que hasta el 75% de los casos se resuelven sin tratamiento antibiótico en el
periodo de un mes. El tratamiento
antibiótico en la mayoría de las Guías solo se recomienda en paciente: inmunocomprometidos, con enfermedades graves, si la sospecha de rinosinusitis bacteriana es fundada y el paciente presenta clínica
grave, o bien si tras 7-10 días de tratamiento sintomático no mejora o empeora.
La mayoría de las Guías recomienda un ciclo de 10 a 14 días y consideran la
Amoxicilina (1,5-3,5 gr/día) como el antibiótico de primera elección. Como
alternativa, en caso de alergia a la penicilina se recomienda un macrólido
(Azitromicina o Eritromicina) o Doxiciclina. En embarazadas o lactantes se
remienda la Eritromicina. Se consideran fármacos de segunda línea, en las
rinosinusitis graves o si el paciente fue tratado previamente, las
cefalosporinas (como por ejemplo, Cefuroxima o Cefpodoxima, la Amoxicilina +
Ácido clavulánico, o quinilonas como por ejemplo Ciprofloxacino).
DEFINICIÓN
La rinosinusitis se define como
la enfermedad resultante de la inflamación de la mucosa nasal o de los senos
paranasales. Se considera aguda si dura menos de 12 semanas, subaguda su dura de 4 a 12 semanas, crónica si dura 12
semanas o mas y aguda recurrente cuando se presentan 3 o más episodios agudos
al año.
EPIDEMIOLOGÍA
La rinosinusitis aguda es un
motivo frecuente de consulta en Atención Primaria. Más de 20 millones de casos
de rinosinusitis son diagnosticados cada año en los EE.UU., siendo uno de los
diagnósticos más comunes en Atención Primaria, afectando aproximadamente al 16% de la población
adulta. Se estima que el 6-13% de los niños han tenido un episodio de
rinosinusitis aguda a la edad de 3 años, y en los niños en edad escolar se
calcula que presentan una media de 6
a 8 infecciones del tracto respiratorio superior al año, de las cuales un 5-10% se complica con rinosinusitis. En adultos aproximadamente
el 0,5-13% de las infecciones del tracto respiratorio superior progresan a
rinosinusitis, la mayoria de naturaleza viral y sólo el 0,5-2% progresaran a
rinosinusitis bacteriana aguda.
En España no disponemos de
estudios sobre la incidencia de rinosinusitis aguda, sin embargo, parece
razonable pensar que la situación no es muy diferente de lo que ocurre en
otros países industrializados. Teniendo en cuenta que los niños sufren 3-8
infecciones respiratorias virales al año y los adultos 2 o 3, y que el 10% de
estos pacientes evolucionaran hacia una rinosinusitis, de las cuales alrededor del 1% de
las rinosinusitis se complicarán con una infección bacteriana, es posible
estimar en torno a 1.000.000 el número de rinosinusitis bacterianas que ocurren en España cada año.
Finalmente, la prevalencia es
ligeramente mayor en mujeres que en hombres, y no hay predominancia étnica
clara.
ETIOLOGÍA
La causa más frecuente de la
rinosinusitis, tanto en niños como en adultos, es la viral. Sin embargo, también las
infecciones bacterianas pueden causar rinosinusitis, siendo las mas etiologías
mas frecuentes el Streptococcus pneumoniae (20-43%), Haemophilus influenzae (22-35%),
Anaerobios (0-10% de los casos, Estafilococo aureus (0-8%) y Moraxella
catarrhalis (2-10% de los casos), este ultimo menos frecuente en adultos.
A pesar de que las bacterias responsables
no han cambiado en los ultimos años, si ha cambiado el patrón de resistencia a los antibióticos de
estos patógenos en los últimos 10 años. La prevalencia de Streptococcus
pneumoniae resistente a penicilina ha aumentado del 24% al 35%, y la prevalencia
de resistencia a los macrólidos ha pasado de
un 9% a un 39%. La resistencia a la penicilina es mucho mayor para H.
influenzae y M. catarrhalis, a veces cercano al 100%. No obstante hay que saber
que, el patrón de resistencia a los antibióticos varia para cada ámbito geográfico
específico.
FISIOPATOLOGÍA
El mecanismo fisiopatológico fundamental
de la rinosinusitis aguda es la obstrucción del ostium del seno; el epitelio de
las cavidades sinusales está recubierto por una capa de moco protectora que
engloba y elimina bacterias y otros irritantes. Esta capa de moco se mueve
constantemente, gracias a la acción ciliar, hacia los orificios de drenaje siguiendo
un patrón predeterminado. En condiciones normales la mucosidad de los senos
paranasales es estéril, sin embargo, cuando el ostium esta obstruido las
bacterias de la nasofaringe, debido a un aumento de presión al sonarse la
nariz, penetran en el seno obstruido y en ese medio los virus y bacterias
proliferan aumentando la inflamación de la de la mucosa sinusal. Así, los
principales factores de riesgo de rinosinusitis son la infección viral de vías respiratorias
superiores, (el edema de la mucosa nasal obstruye el ostium del seno), la
rinitis alérgica, y la existencia de alteraciones anatómicas subyacentes (desviación
del tabique nasal, hipertrofia de
cornetes, pólipos, tumoraciones, etc.)
CLASIFICACIÓN
La rinosinusitis se puede
clasificar según la duración de los síntomas o según la gravedad
Clasificación según la duración
de los sintomas:
- Agudas: 4 semanas o menos.
- Subagudas: 5 a 12 semanas
- Crónicas: Mas de 12 semanas
- Aguda recurrente: 4 o más episodios por año.
Clasificación según la gravedad:
- No graves: Caracterizadas por la ausencia de fiebre, clínicamente puede tener un ligero dolor facial o dental, obstrucción nasal.
- Grave: Caracterizada por presencia de fiebre, dolor moderado a severo facial o dental, empeoramiento de los síntomas después de 3 a 5 días o no mejoría en 7 días.
DIAGNÓSTICO
Una correcta historia clínica y exploración
física permiten realizar un diagnóstico de presunción e iniciar un tratamiento.
Generalmente, no hay necesidad de realizar exploraciones complementarias a menos
que se presenten complicaciones, las cuales son raras, aunque son más comunes en
los niños.
Anamnesis
Se debe realizar una anamnesis
dirigida a identificar la morbilidad asociada, estados de inmunosupresión y los principales
factores de riesgo, que incluyen los antecedentes de una infección viral del
tracto respiratorio superior, rinitis alérgica, o la presencia de anomalías
anatómicas. Además, es importante saber que la sinusitis aguda puede ser un
factor desencadénate de crisis asmáticas, de rinitis alérgica, o de episodios de migraña.
El diagnóstico diferencial entre
las formas virales y bacterianas es difícil, sobre todo en los primeros 3 a 4 días, puesto que la
mayoría de las veces la sobreinfección bacteriana complica una infección viral
previa. El curso clínico y la duración de
los síntomas son factores más importantes en el diagnóstico diferencial que los
propios síntomas. Síntomas de menos de 10 días de duración apuntan a una
etiología viral, sin embargo si los síntomas son de más de 10 días de duración
o han empeorado después de 5 días de una mejoría inicial, el llamado “curso bifásico”', debe sospecharse una etiología bacteriana.
La sintomatología puede variar
ligeramente de las rinosinusutis virales a las bacterianas, pero en general
existen pocas diferencias. La secreción nasal pururenta, fiebre alta, congestión
nasal y la cefalea o el dolor facial o dental suelen asociarse mas frecuentemente
a rinosinusitis bacteriana aguda, mientras que la febrícula, la odinofagia, mialgias,
o una secreción nasal clara por lo general indican una etiología viral .
Los pacientes también pueden
presentar tos secundaria al goteo nasal posterior, exacerbación del asma o
hiposmia, halitosis, etc. El entumecimiento facial puede indicar sinusitis
aguda fúngica invasiva.
Exploración física
El examen físico debe incluir una
exploración minuciosa de la cabeza y cuello, que nos permitirá valorar la
presencia de rinorrea purulenta, la evidencia de inflamación local en la piel
próxima a un seno, siendo de especial relevancia el hallazgo de celulitis
palpebral debida habitualmente a la extensión de la infección bacteriana desde
las celdas etmoidales, y que puede ser el primer signo de una afección
orbitaria muy grave. La palpación en busca de puntos dolorosos específicamente
en la fosa canina, el suelo de los senos frontales o por detrás de los cantos
internos resulta muy reveladora cuando es positiva. Por otr lado la exitencia
de un tabique nasal desviado, hipertrofia de los cronetes o polipos nales aumenta la probabilidad de
sinusitis.
La presencia de edema
periorbitario, desplazamiento del globo ocular, diplopía, oftalmoplejia,
disminución brusca de la agudeza visual o signos de meningitis o focalidad
neurológica, indican la presencia de complicaciones y la necesidad de derivación urgente al hospital.
Las fosas nasales deben ser
exploradas con un otoscopio o con espéculo nasal, pudiendo detectar la presencia de una
mucosa congestiva, eritematosa o purulenta. Tambien la transiluminación del
seno maxilar o del seno frontal
puede ser explorada, sin embargo estas exploraciones suelen aportar
información inespecífica, por lo que en ocasiones suele requerirse la exploracioón mediante rinoendoscopia.
Exploraciones complementarias
Las exploraciones complementarias
no son necesarias para el diagnóstico de rinosinusitis aguda, pero se
recomienda en pacientes con complicaciones, o si es necesario descartar
diagnosticos alternativos(por ejemplo, pacientes con episodios recurrentes,
sospecha de anomalías anatómicas, etc)
La endoscópica nasal, con
endoscopio rígido o flexible, se recomienda realizar por un especialista en ORL
en pacientes seleccionados (por ejemplo, rinosinusitis graves, sinusitis
nosocomiales, mala respueta al tratamiento antibiótico empírico, pacientes
inmunocomprometidos, sospecha de resistencias a antibióticos, complicaciones),
ya que puede proporcionar una excelente visualización de la cavidad nasal,
cornetes, tabique nasal y permite la aspiración bajo visión
endoscópica del meato medio lo cual permite visualizar la salida de material
purulento a través de dicho meato.
Cultivo de secreciones senos paranasales
La etiología de la rinosinusitis
es predecible en la mayoría de los pacientes, no estando por tanto indicada la
practica de cultivos de secreciones de los senos nasales. Estos sólo debería realizarse en caso
de extensión intracraneal de la infección, en rinosinusitis de origen nosocomial o ante
la presencia de complicaciones que así lo requieran. Se dipone de tres procedimientos:
- Aspiración de secreciones nasales: Método poco fiable dada la inevitable contaminación de la muestra por la flora habitual del vestíbulo nasal.
- Aspiración bajo visión endoscópica del meato medio: Actualmente se considera la técnica de elección, dada la buena correlación (90 %) existente con los resultados obtenidos mediante aspiración directa del seno. El procedimiento es inocuo y de fácil realización por el otorrinolaringólogo mediante un endoscopio
- Punción-aspiración sinusal. Es una técnica altamente fiable (~100 %), pero invasiva y dolorosa. Exige la aplicación de anestesia local, causa una hemorragia moderada y no está totalmente exenta de complicaciones. Su práctica puede tener interés en el diagnóstico microbiológico o en el tratamiento de casos concretos de rinosinusitis maxilar grave.
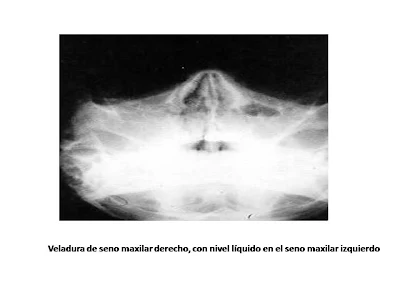
Radiografia simple de senos
La radiografía simple permite
visualizar con cierta validez sólo los senos maxilares y frontales. En presencia
de clínica compatible la objetivacion de un nivel hidroaéreo se correlaciona
bien con el diagnóstico de rinosinusitis aguda bacteriana, pero este hallazgo
solo ocurre en un 30% de los enfermos. En la práctica es posible prescindir de este
tipo de exploraciones en la mayoría de los casos. La realización de una radiografía
simple de senos está indicada cuando se sospechen complicaciones
intracraneales, orbitarias, o se piense en realizar una punción de senos. Su
sensibilidad y especificidad son del 59 y 88% respectivamente.
Ecografia de senos
La ecografía es una técnica que
permite evaluar con rapidez y relativa seguridad la ocupación del seno maxilar,
pero la exploracion del seno frontal resulta más dificultosa. Presenta una
amplia variabilidad entre exploradores, por lo que es una técnica poco empleada.
Radiograqfia lateral de cuello
La radiograqfia laterial de
cuello puede ser útil en niños con obstrucción nasal para evaluar la
hipertrofia de adenoides. En la actualidad ha perdido interes en favor de la una
endoscopia nasal flexible, que también puede confirmar la adenoiditis.
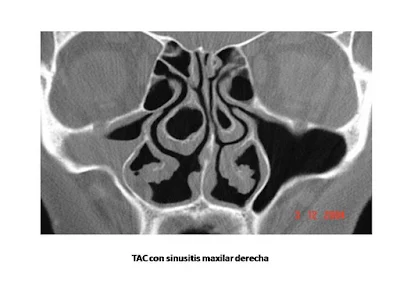
TAC
Es la exploración radiográfica
más fiable para el estudio de la patología sinusal con cortes coronales, ofreciendo una correcta visualización del interior de los senos y las
estructuras óseas. Sin embargo, su utilización sólo está
plenamente justificada en el estudio de los
pacientes con sinusitis crónica o cuando existe sospecha o evidencia de
complicaciones en sisnusitis agudas.
La TAC está indicada en la rinosinusitis bacteriana cuando la evolución clínica no es adecuada tras dos cursos de
tratamiento antibiótico correcto, el diagnóstico es dudoso, existe alguna
complicación o se indique tratamiento quirúrgico. La RNM no es útil en el
diagnóstico de la rinosinusitis bacteriana, aunque puede usarse para el diagnóstico de
complicaciones intracraneales.
TRATAMIENTO
Los objetivos del tratamiento son
aliviar los síntomas, erradicación de la infección, y prevenir las complicaciones.
La estrategia terapéutica varía dependiendo de si la etiología es viral o
bacteriana. En la mayoría de los casos se realiza un diagnostico de presunción
en base al cual se incia el tratamineto
Tratamiento de la rinosinusitis viral aguda
La rinosinusitis viral aguda es generalmente una enfermedad
autolimitada y su tratamiento es fundamentalmente sintomático, mejorando los síntomas
después de aproximadamente 5 días. Se deben de recomendar medidas generales
como una hidratación adecuada, aplicación de compresas calientes en la cara,
inhalaciones, etc y el tratamiento
sintomático que se indica a continuación durante 5-10 días tras los cuales se
realizara una nueva evaluacione No esta
indicado tratamiento antibiotico
Analgésicos/antipiréticos: Se
utilizan para el tratamiento del dolor y/o fiebre, como por ejemplo, paracetamol: niños: 10-15 mg/kg por vía oral
cada 4-6 horas hasta un máximo de 90 mg/kg / día; adultos: 500-1.000 mg por
vía oral cada 4-6 horas hasta un máximo 4.000 mg/día, o ibuprofeno: niños:
50-10 mg/kg por vía oral cada 6-8 horas cuando sea necesario, un máximo de 40
mg/kg día; adultos: 400-600 mg por vía oral cada 4-6 horas hasta un máximo
2.400 mg día, o paracetamol-codeína: niños: 0,5 a 1 mg por vía oral cada
4-6 horas cuando sea necesario; adultos: 30-60 mg por vía oral cada 4-6 horas.
Descongestionante: Los descogestionantes
intranasales o por vía oral pueden permeabilizar el ostium del seno y
proporcionar un alivio sintomático de la congestión nasal. Los preapados tópicos (por
ejemplo, oximetazolina: niños de 2-5 años de edad: (0,025%) 2-3 aerosoles /
gotas en cada fosa nasal dos veces al día, niños > 5 años de edad y adultos:
(0,05%) 1-2 aerosoles / gotas en cada fosa nasal dos veces al día) se prefieren
sobre los preparados sistémicos (por ejemplo, pseudoefedrina 30-60 mg por vía
oral cada 4-6 horas hasta un máximo 240 mg / día), debido a su mayor efecto y
menor riesgo de efectos adversos. Sólo se debe utilizar durante un máximo de 3 a 5 días, para prevenir la
aparición de congestión de rebote.
Corticosteroides intranasales: Los corticoides intranasales,
como por ejemplo, fluticasona nasal o mometasona nasal: niños de 2-11 años: 50 microgramos (1
pulverización) en cada fosa nasal una vez al día, niños ≥ 12 años de edad y
adultos: 100 microgramos (2 aplicaciones) en cada fosa nasal una vez al día, se
recomiendan en pacientes con congestión, siendo beneficiosos con una baja
incidencia de efectos adversos sistémicos.
Lavados nasales con suero
fisiológico y vahos: Pueden ser útiles para el
tratamiento de la congestión y reducir el uso de medicamentos.
Mucolíticos: En la actualidad no se dispone de
evidencias suficientes para recomendar su utilizacion
Antitusígenos: Pueden seu útiles
cuando la tos es el síntoma predominante.
Antihistamínicos: Se deben evitar, salvo en el caso
de que exista una rinitis alergica asiooaciada
Tratamineto de la rinosinusitis bacteriana aguda
Además del tratamiento
sintomático debe valorarse la posibilidad de instaurar tratamiento antibiótico.
Aunque no existe un criterio
universalmente aceptado, ya que hasta el 75% de los casos de rinosinusitis aguda bacteriana se resuelven sin tratamiento antibiótico en el periodo de un mes y
no existe una clara evidencia de que éstos reduzcan el curso clínico ni
disminuya la frecuencia de complicaciones, la mayoria de las Guias recomiendan el tratamiento con
antibióticos en pacientes inmunodeprimidos, pacientes con clinica severa, es decir, con presencia de fiebre, rinorrea purulenta, dolor moderado a severo, etc.), pacientes que presentan empeoramiento de los
síntomas después de 3 a
5 días de tratamiento sintomático o ausencia de mejoria tras 7-10 dias de
tratamiento sintomatico. La elección del antibiotico se realizará en función de los posibles gérmenes implicados y el patron de resistencias en la zona.
Los estudios disponibles no han
demostrado una diferencia en la eficacia de las distintas opciones disponibles.
La prevalencia del S. pneumoniae resistente a penicilina ha aumentado del 24%
al 35%, y la resistencia a los macrólidos ha
aumentado un 9% a 39% en un período de 10 años. Por otro lado, el porcentaje de H. influenzae y M. catarrhalis resistentes a penicilina tambien se ha visto incementado, a veces cercano al 100%. Teniendo en cuenta estas consideraciones, la mayoría de los expertos recomiendan como tratamineto de primera elección la amoxicilina, 1,5-4
gr/día, durante 10-14 dias. En caso de alergia a la penicilina el antibiotico de elección seria un
macrolido, (por ejemplo, azitromicina: niños: 10 mg/kg por vía oral una vez al
día durante 3 días; adultos: 500 mg por vía oral una vez al día durante 3 días
o 2.000 mg por vía oral en una dosis única, o claritromicina o eritromicina) o la doxiciclina. En mujeres embarazadas o lactantes la
eritromicina es el farmaco de elección debido a su seguridad, eficacia y bajo
coste.
Las cefalosporinas de segunda o
tercera generación (por ejemplo cefuroxima axetilo, niños: 15 mg/kg por vía
oral dos veces al día, adultos: 250-500 mg por vía oral dos veces al día o
cefpodoxima: niños: 5 mg/kg por vía oral dos veces al día, adultos: 200-400
mg por vía oral dos veces al día), o cefixima pueden ser una alternativa a la amoxicilina y en general son preferidas a las quinolonas (levofloxacino o moxifloxacino) o a la amoxicilina/ácido clavulánico (mas efectos adversos que las cefalosporinas), niños: 22,5 a 45 mg / kg por vía oral dos veces al día,
adultos: 500-875 mg por vía oral dos veces al día, o 2000 mg (de liberación
prolongada) por vía oral dos veces al
día. Es importante saber que las quinolonas estan contraindicadas en niños y
embarazadas debido a un mayor riesgo de efectos adversos sobre el cartílago y las
articulaciones. En caso de infecciones nosocomiales sería importante pautar
tratamiento antibiótico con el cultivo y el espectro adecuado a cada caso.
En gernaral, la durancion del
tratamiento se recomienda que sea de 10 a 14 días para la mayoria
de los antibioticos excepto para la azitromicina. Algunos expertos recomiendan
mantener el tratamiento hasta 7 días después de la resolución de los síntomas
para prevenir las recaídas. Si no hay mejoría sintomatica después de 3 a 5 días de tratamiento antibiótico se debe valorar un tratamineto alternativo de segunda linea.
PRONOSTICO
En general, la rinosinusitis
aguda es una enfermedad autolimitada y generalmente se resuelve dentro de un
mes. Sin embargo, como se ha comentado el uso de antibióticos en pacientes
adecuadamente seleccionados puede acortar la duración y severidad de los
síntomas. Los pacientes con alteraciones anatómicas estructurales (por ejemplo,
hipertrofia de cornetes, desviación del tabique nasal, polipos nasales) rinitia
alergicas, etc son más propensas a a que la rinosinusitis sea subaguda, a la desarrollar
sinusitis aguda recurrente o sinusitis cronica.
Las complicaciones son más
frecuentes en la población pediátrica, y se producen debido a la extensión
directa de la infección a las estructuras vecinas, como el cráneo, lo que
resulta en meningitis, absceso subdural, celulitis periorbitaria u orbitaria y
trombosis del seno cavernoso.
La derivación al especialista en
ORL esta indicada en:
- Paciente inmunodeprimido o que tiene una enfermedad grave.
- Sospecha de rinsinusitis micótica invasiva (por lo general se sospecha por la presencia de entumecimiento facial).
- Ausencia de mejoría clínica tras 4-6 semanas de tratamiento correcto.
- Sinusitis recurrente, es decir, cuatro o más episodios por año.
- Sospecha de una base alérgica o inmunológica, o si hay comorbilidades (por ejemplo, asma, pólipos nasales).
- Sospecha de anomalías anatómicas.
- Para evaluar la necesidad de tratamiento quirúrgico.
El especialista puede ajustar el
tratamiento antibiótico para cubrir microorganismos menos comunes (por ejemplo, añadir
metronidazol o clindamicina para cubrir anaerobios), reevaluar al paciente para
afecciones subyacentes o anormalidades anatómicas, o considerar la cirugía. La
rinosinusitis micótica invasiva aguda requiere una intervención de emergencia,
incluyendo desbridamiento quirúrgico y terapia antifúngica intravenosa.
Bibliografía
- Anand VK. Epidemiology and economic impact of rhinosinusitis. Ann Otol Rhinol Laryngol Suppl. 2004;193:3-5.
- Anon JB, Ferguson B, Twynholm M, et al. Pharmacokinetically enhanced amoxicillin/clavulanate (2000/125 mg) in acute bacterial rhinosinusitis caused by Streptococcus pneumoniae, including penicillin-resistant strains. Ear Nose Throat J. 2006;85:500,502,504.
- Caughey RJ, Jameson MJ, Gross CW, et al. Anatomic risk factors for sinus disease: fact or fiction? Am J Rhinol. 2005;19:334-339.
- Chen Y, Dales R, Lin M. The epidemiology of chronic rhinosinusitis in Canadians. Laryngoscope. 2003;113:1199-1205.
- Dubin MG, Ebert CS, Coffey CS, et al. Concordance of middle meatal swab and maxillary sinus aspirate in acute and chronic sinusitis: a meta-analysis. Am J Rhinol. 2005;19:462-470.
- Falagas ME, Giannopoulou KP, Vardakas KZ, et al. Comparison of antibiotics with placebo for treatment of acute sinusitis: a meta-analysis of randomized controlled trials. Lancet Infect Dis. 2008;8:543-552.
- Gendo K. Evidence-based diagnostic strategies for evaluating suspected allergic rhinitis. Ann Intern Med. 2004;140:278-289.
- Gwaltney JM Jr. Acute community-acquired sinusitis. Clin Infect Dis. 1996;23:1209-1225.
- Jacob González E. Rinosinusitis aguda. Fisterra. Disponible en: http://www.fisterra.com/guias2/rinosinusitis.asp
- Jenkins SG, Farrell DJ, Patel M, et al. Trends in anti-bacterial resistance among Streptococcus pneumoniae isolated in the USA, 2000-2003: PROTEKT US years 1-3. J Infect. 2005;51:355-363.
- Kassel JC, King D, Spurling GK. Saline nasal irrigation for acute upper respiratory tract infections. Cochrane Database Syst Rev. 2010;(3):CD006821.
- Low DE, Desrosiers M, McSherry J, et al. A practical guide for the diagnosis and treatment of acute sinusitis. CMAJ 1997;156(Suppl 6):S1-S14.
- Meltzer EO, Bachert C, Staudinger H. Treating acute rhinosinusitis: comparing efficacy and safety of mometasone furoate nasal spray, amoxicillin, and placebo. J Allergy Clin Immunol. 2005;116:1289-1295.
- Osguthorpe JD. Adult rhinosinusitis: diagnosis and management. Am Fam Physician. 2001;63:69-76.
- Piccirillo JF. Clinical practice. Acute bacterial sinusitis. N Engl J Med. 2004;351:902-910.
- Rosenfeld RM, Andes D, Bhattacharyya N, et al. Clinical practice guideline: adult sinusitis. Otolaryngol Head Neck Surg. 2007;137(3 Suppl):S1-S31.
- Slavin RG, Spector SL, Bernstein IL, et al. The diagnosis and management of sinusitis: a practice parameter update. J Allergy Clin Immunol. 2005;116(6 Suppl):S13-S47.
- Taylor A. Sinusitis. Pediatr Rev. 2006;27:395-397.
- Tomás Barberán M, Ortega del Álamo P, Mensa Pueyo J, García Rodríguez JA, Barberán J. Diagnóstico y tratamiento de las rinosinusitis agudas. Segundo consenso. Rev Esp Quimioter 2008;21(1):45-59
- Williams JW Jr, Aguilar C, Cornell J, et al. Antibiotics for acute maxillary sinusitis. Cochrane Database Syst Rev. 2003;(2):CD000243.
- Zalmanovici A, Yaphe J. Steroids for acute sinusitis. Cochrane Database Syst Rev. 2007;(2):CD005149.





Comentarios
Publicar un comentario
Este es un blog dirigido a profesionales sanitarios. Los comentarios están sujetos a moderación por el autor antes de su publicación, no admitiéndose publicidad, comentarios no profesionales, no fundamentados científicamente, ni aquellos que resulte inapropiados u ofensivos, etc. Tampoco, en ningún caso a través del blog o correo electrónico, se atenderán casos clínicos particulares ni se dará información personalizada. Si algún paciente desea ser atendido en consulta puede solicitar cita en el teléfono indicado para tal fin.