RESUMEN
La hipercolesterolemia se define
como la presencia de niveles elevados del colesterol en sangre. Según el nivel
de este, se habla de hipercolesterolemia límite cuando las cifras de colesterol
total (CT) están entre 200-249 mg/dl, o de hipercolesterolemia definida cuando el CT
es >250 mg/dl. Sin embargo, en
prevención secundaria, esto es en pacientes con enfermedad cardiovascular, y en pacientes diabéticos hablamos de hipercolesterolemia
definida para valores de CT >200 mg/dl.
Por lo general, la
hipercolesterolemia es asintomática hasta que grados importantes de
aterosclerosis se producen. Las complicaciones incluyen cardiopatía isquémica, angina, infarto
de miocardio, muerte súbita, accidente cerebrovascular, disfunción eréctil e isquemia aguda de las extremidades.
La hipercolesterolemia se debe a una
elevación de los niveles de lipoproteínas, las partículas que trasportan el
colesterol en la sangre, relacionándose estas anomalías en el caso de las hipercolesterolemias
primarias con factores genéticos, como por ejemplo la mutación del receptor de
LDL en la hipercolesterolemia familiar, y en el caso de la hipercolesterolemias
secundarias con factores de riesgo, como por ejemplo un estilo de vida sedentario,
dieta con alto contenido de grasas saturadas y colesterol, otras enfermedades como la
diabetes mellitus, la obesidad, principalmente la de distribución abdominal, hipotiroidismo, síndrome nefrótico y la enfermedad hepática colestática. Los niveles de HDL-colesterol bajos se asocian con el tabaquismo y la obesidad
abdominal.
El diagnóstico de
hipercolesterolemia se establece mediante el perfil lipídico (CT, HDL-colestrol
(cHDL), LDL-colesterol (cLDL) estimado o medido directamente, y triglicéridos
(TG).
El tratamiento de la
hipercolesterolemia se realiza con medidas higiénico-dietéticas, tales como dieta y el ejercicio fisico, y con fármacos, preferentemente estatinas.
DEFINICIÓN
La hipercolesterolemia se define
como una elevación del CT y/o cLDL en la sangre. También se utiliza a
menudo al termino dislipemia, para abarcar el hecho de que puede estar acompañado
por una disminución del cHDL o de un aumento de los TG, estableciéndose el
diagnóstico de dislipemia cuando la contracción
de CT, cLDL, TG, o apolipoproteína B (apoB) presentan concentraciones por
encima del percentil 90, o el cHDL o la apolipoproteína A-I presenta concentraciones
por debajo del percentil 10 para la población general. Según el nivel de CT se habla de hipercolesterolemia límite, cuando las
cifras de CT están entre 200-249 mg/dl o hipercolesterolemia definida, cuando
el CT es > 250 mg/dl. Sin embargo, en
prevención secundaria y en pacientes diabéticos hablamos de hipercolesterolemia
definida para valores de CT > 200 mg/dl.
EPIDEMIOLOGÍA
Los niveles de colesterol de la población se distribuyen de manera continua, aociandose un riesgo creciente de enfermedades
cardiovasculares segun aumentan los niveles de colesterol. De esta forma, la prevalencia de la hipercolesterolemia varía
en función del punto de corte empleado para la definición de la misma y la
población estudiada. En pacientes con enfermedad coronaria la prevalencia de
la hipercolesterolemia llega al 80-88%, en comparación con aproximadamente el
40-45% en controles de edad similar sin enfermedad coronaria.
La prevalencia de
hipercolestrolemia es más elevada en los países industrializados en comparación
con los países en desarrollo. Tambien existe una fuerte asociación entre
la obesidad y la hipercolesterolemia.
En España la prevalencia de hipercolesterolemia es alta: En personas
de 35 a
64 años de edad aproximadamente el 18% tienen una colesterolemia igual o superior a 250 mg/dl y el 58% cifras igual o superior a 200 mg/dl
Por último, la hipercolesterolemia se asocia a otros factores de riesgo
cardiovascular, como HTA, tabaquismo, diabetes, etc, que interaccionan positivamente, de forma que el riesgo
cardiovascular derivado de la exposición simultánea a varios de ellos es
superior al que cabe esperar por la simple suma del riesgo correspondiente a
cada uno de ellos.
ETIOLOGÍA
Las hipercolesterolemias se pueden clasificar en primarias y
secundarias.
Hipercolesterolemias primarias
Las hipercolesterolemias primarias se deben a mutaciones genéticas,
únicas o múltiples, que resultan en una alteración de la producción o
aclaramiento de LDL y de TG. Por lo menos 18 entidades distintas se han
descrito, destacando por su importancia
la hipercolesterolemia familiar monogénica, la hiperlipidemia familiar
combinada y la disbetalipoproteinemia Varían por el tipo de defecto
genético, patrón de herencia, prevalencia, características clínicas y respuesta
al tratamiento. La sospecha
de una dislipemia primaria debe ser especialmente alta en pacientes con
enfermedad aterosclerótica prematura, antecedentes familiares de enfermedad
aterosclerótica temprana, un nivel de colesterol en suero significativamente
elevado, > 300 mg dl, y presencia de signos físicos de la hiperlipidemias
(xantomas, xantelasmas, arco corneal en menores de 45 años), siendo además más
frecuentes en niños y adultos jóvenes.
Hipercolesterolemias secundarias
La mayoría de las dislipemias de presentación en la edad adulta son de naturaleza secundaria. En
las civilizaciones occidentales, el
sedentarismo y el consumo excesivo de colesterol, grasas saturadas y ácidos
grasos transaturados, producidos por hidrogenación artificial de aceites
vegetales frecuentemente utilizados en productos horneados y margarinas, son las causas mas importantes de hipercolesterolemias secundarias. Ciertas
enfermedades se asocian frecuentemente con dislipidemia, como por ejemplo la insuficiencia
renal crónica, sindrome nefrotico, diabetes mellitus, hipotiroidismo, enfermedad
hepática colestásica, consumo excesivo de alcohol, y ciertos medicamentos, como
diuréticos tiazidicos a altas dosis, estrógenos orales, corticoides, esteroides
anabólizantes, antipsicóticos atípicos como la olanzapina y clozapina, y betabloqueantes sin actividad
simpaticomimética intrínseca (estos dos últimos grupos de fármacos por reducción
de niveles de cHDL).
FISIOPATOLOGÍA
La hipercolesterolemia se
desarrolla como consecuencia de una alteración en el metabolismo de las
lipoproteínas, principalmente por una reducción de la actividad del receptor de
LDL, y la consecuente disminución del
aclaramiento de cLDL. Por este mecanismo
fisiopatológico clásicamente se ha explicado la hipercolesterolemia familiar y la
hipercolesterolemia secundaria al exceso en la dieta de grasa saturada o
colesterol.
Además, la producción excesiva de
VLDL por el hígado, como se ve en la hiperlipidemia familiar combinada y los
estados de resistencia a la insulina, como la obesidad abdominal y la diabetes mellitus
tipo 2, también puede inducir hipercolesterolemia o dislipemia mixta.
CLASIFICACIÓN DE LAS
DISLIPEMIAS
Clasificación de la OMS/Fredrickson
Clásicamente las dislipidemias se
han clasificado fenotípicamente en base a las lipoproteínas elevadas. Esta clasificación
se elaboró antes
de que el cHDL fuera reconocido como un factor pronóstico.
- Tipo I - Quilomicrones elevados.
Asociada con la deficiencia de lipoproteína lipasa, y deficiencia de la
apolipoproteína C-II.
- Tipo IIa - Niveles elevados de cLDL.
Asociado a la hipercolesterolemia familiar, hipercolesterolemia poligénica, síndrome
nefrótico, hipotiroidismo, hiperlipidemia familiar combinada.
- Tipo IIb - Niveles elevados de
LDL y VLDL, asociada con la hiperlipidemia familiar combinada.
- Tipo III – Niveles elevados de
LDI (lipoproteínas de densidad intermedia). Asociada con la disbetalipoproteinemia.
- Tipo IV – Niveles de VLDL
elevados. Asociada con hipertrigliceridemia familiar, hiperlipidemia familiar
combinada, hipertrigliceridemia esporádica, diabetes.
- Tipo V - Quilomicrones y VLDL
elevados. Asociadas con la diabetes.
Clasificación clínica
De una manera más sencilla y
práctica, las dislipidemia también se pueden clasificar como:
- Hipercolesterolemia aislada: En su mayoría debido a la elevación del cLDL
- Dislipidemia mixta o combinada: Elevaciones de CT o cLDL y TG.
- Hipertrigliceridemia aislada: elevación solo de los triglicéridos >200
mg/dl. En prevención secundaria y en pacientes diabéticos hablamos de
hipertrigliceridemia para valores >150 mg/dl.
- Colesterol HDL bajo: en forma aislada o en asociación con
hipercolesterolemia o hipertrigliceridemia. Las causas de cHDL bajo son la
obesidad abdominal con resistencia a la insulina, hipertrigliceridemia,
tabaquismo y enfermedades genéticas como la apoA-I o la deficiencia de
lecitina-colesterol acetiltransferasa (LCAT).
DIAGNÓSTICO
Los pacientes con
hipercolesterolemia suelen ser diagnosticados casualmente en un análisis
rutinario de sangre, no presentando habitualmnte manifestaciones clínicas.
Historia clínica
Se debe realizar una cuidadosa historia de los antecedentes familiares
de primer grado de enfermedad coronaria, muerte súbita o dislipemia, así como
de los antecedentes personales de consumo de tabaco, alcohol, diabetes
mellitus, HTA, de las costumbres dietéticas, actividad física, etc, y dado que el riesgo que confiere cualquier
nivel sanguíneo de colesterol va a depender también de la coexistencia de
estos factores de riesgo junto con la edad y el sexo, lo realmente importante en un paciente
con hipercolesterolemia es la valoración del riesgo cardiovascular global (RCV).
Se debe realizar una anamnesis
sistemática centrándose en posibles síntomas de enfermedad arterial coronaria,
enfermedad cerebrovascular y enfermedad arterial periférica, tales como dolor
torácico, disnea, ataque isquémico transitorio o claudicación intermitente.
Exploración física
La exploración debe incluir la presión arterial, cálculo del IMC,
auscultación cardiaca, presencia o no de soplos vasculares, exploración de
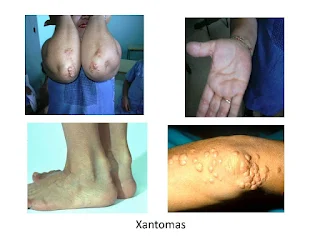
pulsos, medición del perímetro de la cintura abdominal. Se deben buscar signos directos de la hipercolesterolemia,
como xantelasmas en párpados, arco
corneal de inicio antes de los 45 años de edad, y xantomas: Los xantomas
tendinosos, en el tendón de Aquiles, codos, rodilla, y sobre las articulaciones
metacarpofalángicas son característicos de las formas de heterocigóticas y
homocigóticas de la hipercolesterolemia familiar. Los xantomas palmares pueden estar presentes
en la forma homocigótica de hipercolesterolemia familiar. Los xantomas
eruptivos en el tronco, espalda, codos, glúteos, rodillas, manos y pies pueden
estar presentes en personas con un aumento importante de los triglicéridos. Los xantomas palmares
y tuberosos se observan en pacientes con disbetalipoproteinemia.
También puede haber evidencia de
enfermedad vascular, presión venosa elevada, crepitantes basales bilaterales en
la auscultación pulmonar (insuficiencia cardiaca), hemiplejía (ACV), o ausencia
o disminución del pulso (enfermedad arterial periférica).
Exploraciones complementarias
Se debe realizar un perfil lipídico tras ayunas durante 12
horas (CT, cHDL, cLDL y TG). Sin
embargo, debe tenerse en cuenta que los
valores de CT pueden variar en un 10% y los de TG hasta en un 25% de un día
a otro, incluso en ausencia de la enfermedad. Además las enfermedades agudas
pueden influir en el perfil lipídico, aumentando los triglicéridos y
disminuyendo los niveles de colesterol en los estados inflamatorios; en
particular el perfil lipídico cambia significativamente 24 horas después de un
infarto agudo de miocardio, debiéndose posponer su medición hasta después de la
recuperación. En consecuencia, cualquier
alteración en los niveles de colesterol o triglicéridos debe confirmarse al
menos una vez con otra determinación en un periodo de 2 a 8 semanas; en caso de
que la diferencia sea superior al 25% para el colesterol o 65% para los
triglicéridos se harán sucesivas determinaciones hasta obtener dos consecutivas
con diferencia inferior a la citada, utilizando entonces la media para decidir.
La determinación de cLDL puede
realizarse de manera directa, o más frecuentemente se calcula mediante la
fórmula de Friedewald: cLDL = CT – cHDL – triglicéridos /5 en
mg/dl. (Siempre que los triglicéridos no superen los 400 mg/dl)
Las exploraciones adicionales estarán condicionadas por los resultados
de la anamnesis, exploración física y la identificación de las complicaciones
de la hipercolesterolemia. Estas pueden incluir determinaciones de glucemia, creatinina, acido úrico,
transaminasas y GGT, sistemático de orina, microalbuminuria (en
diabéticos), TSH (en
diabéticos y cuando haya sospecha clínica de hipotiroidismo o
disbetalipoproteinemia, en pacientes con colesterol superiores a 300 mg/dl,
aparición de hipercolesterolemia "de novo" por encima de los 50 años,
desarrollo de miopatía con estatinas y en los casos con mala respuesta al
tratamiento) y ECG.
En diabéticos y pacientes mayores
de 50 años con riesgo cardiovascular moderado o alto, especialmente si fuman,
es útil realizar cribado de arteriopatía
subclínica; En Atención Primaria el método de elección es el cálculo del índice tobillo/brazo mediante
doppler (patológico si <0.9), pudiéndose utilizar el índice dedo/brazo
(patológico si <0,6) cuando aquel no se pueda determinar.
Otras exploraciones, a considerar
en función de la clínica, incluyen ecocardiograma, prueba de esfuerzo,
tomografía computarizada cardiaca, coronariografía, etc
PREVENCIÓN PRIMARIA
Con excepción de la
hipercolesterolemia familiar, trastorno poco común, la
hipercolesterolemia es una enfermedad totalmente prevenible y en gran parte
relacionada en los países industrializados con el estilo de vida. En consecuencia,
la adopción de un estilo de vida
saludable, que incluya una dieta baja en grasa y la práctica de ejercicio aeróbico,
tendrá un gran impacto en la prevalencia de la hipercolesterolemia, así como en
la obesidad y la enfermedad coronaria.
Cribado
La realización de un perfil lipídico en ayunas, aprovechando la
analítica que por cualquier otro motivo se realice, se recomienda en todos las
personas ≥ 20 años, repitiéndose con una
periodicidad cada 5 años. La detección de factores de riesgo cardiovascular
como hipertensión, diabetes mellitus, antecedentes familiares de enfermedad
cardiovascular prematura, y tabaquismo también puede llevarse a cabo en este
momento. No hay límite de edad superior a la que debe parar la detección de la
hipercolesterolemia. El cálculo del riesgo cardiovascular se aborda en otro
apartado.
Para pacientes <20 años no se dispone de estudios que
permitan recomendar el cribado, sin embargo la presencia de factores de riesgo como
hipertensión, diabetes, tabaquismo, obesidad, enfermedad cardiovascular
prematura o hipercolesterolemia en un familiar de primer grado
debe alertar al médico, siendo recomendable en estos casos la realización del despistaje de hipercolesterolemia.
TRATAMIENTO
El tratamiento de la hipercolesterolemia tiene como objetivo principal disminuir
la morbilidad y mortalidad cardiovascular, primera
causa de muerte en los países desarrollados, y como objetivo secundario la reducción del cLDL: En situaciones de alto riesgo el objetivo es alcanzar una
concentración de cLDL <100 mg/dl, y en prevención primaria el objetivo es
alcanzar un LDL-colesterol <130 mg/dl. Cuando
los triglicéridos están aumentados, situación bastante frecuente por la elevada
prevalencia de consumo de dietas hipercalóricas, sedentarismo, obesidad,
síndrome metabólico y diabetes, el objetivo debe establecerse en base al colesterol
no HDL (c-no-HDL) o diferencia entre el CT y cHDL. Los objetivos de c-no-HDL
son 30mg/dl más que el correspondiente a los objetivo de cLDL.
Para conseguir estos objetivos se
dispone de varias opciones terapéuticas, que deben ser indicadas de forma
aislada o combinada y en una estrategia secuencial según el riesgo
cardiovascular. Estas opciones incluyen fundamentalmente modificaciones en el
estilo de vida, cambios en la dieta y ejercicio fisico, y el tratamiento
farmacológico.
Estratificación del
riesgo cardiovascular
La valoración del RCV global permite guiar la estrategia terapéutica
más adecuadaza. La valoración del RCV requiere un análisis de las
lipoproteínas y la identificación de otros factores, como consumo de tabaco,
hipertensión (tensión arterial ≥ 140/90 mm Hg o empleo de medicación antihipertensiva), cHDL
bajo (< 40 mg/dL), edad (≥ 45 años en el hombre y ≥ 55 en la mujer). La
diabetes no se incluye en el grupo anterior pues se considera como un
equivalente de la cardiopatía coronaria en cuanto al RCV se refiere
(equivalente de riesgo). El cHDLo (≥ 60 mg/dL) se considera un factor de riesgo
“negativo” (protector) y su presencia resta del recuento a uno de los otros
factores de riesgo.
El Comité Español Interdisciplinario para la Prevención Cardiovascular
(CEIPC) aconseja emplear las tablas del proyecto SCORE, versión para
países con RCV bajo, de predicción del
riesgo de muerte de origen cardiovascular en los próximos 10 años, y que permiten estratificar el
riesgo en bajo, moderado, alto y muy alto.
Dado que el cHDL elevado es una
característica relativamente frecuente en la población española es preferible emplear las tablas que
incluye la relación colesterol total/colesterol HDL
Estas tablas no son aplicables en
los siguientes casos: Pacientes en prevención secundaria (cardiopatía
isquémica, enfermedad arterial periférica o enfermedad vascular cerebral), pacientes
diabéticos tipo 2 o tipo 1 con microalbuminuria, pacientes en prevención
primaria que padezcan una hiperlipidemia familiar con elevado riesgo
aterogénico (hipercolesterolemia familiar monogénicas, hiperlipidemia familiar
combinada, disbetalipoproteinemia).
Además, hay que tener en cuenta
que existen una serie de factores que no se utilizan para la estimación del RCV
con las tablas del proyecto SCORE y que pueden modificar el riesgo. Por tanto,
estos factores deberían ser tenidos en cuenta a la hora de tomar decisiones clínicas, tal como
indican las Guías Europeas de Prevención Cardiovascular; Considerar estos otros
factores parece ser especialmente útil en pacientes clasificados como de nivel
de RCV intermedio en las tablas del SCORE, permitiendo en base a su ausencia o
presencia reclasificar a un individuo supuestamente de riesgo intermedio como
de bajo riesgo o de alto riesgo respectivamente y ajustar la estrategia terapéutica.
Estos factores serían los siguientes:
- Personas con una edad próxima a la siguiente
categoría de edad de las tablas.
- Sujetos asintomáticos con evidencia preclínica
de aterosclerosis (por ecografía o por ecodoppler): Estudios recientes sugieren
la utilidad en personas de moderado riesgo de la detección de aterosclerosis
subclínica, ya sea mediante la cuantificación de calcio en coronarias mediante
tomografía computarizada o mediante la medición del valor del grosor
íntima-media y frecuencia de placas en carótida mediante ecografía en modo B.
- Personas con historia familiar de enfermedad cardiovascular
prematura; cardiopatía coronaria en un familiar en primer grado antes de los 55
años en hombres o antes de los 65 en mujeres.
- Sujetos con niveles elevados de glucemia y
aumentos de la PCR ultrasensible, fibrinógeno, homocisteína, apolipoproteína B
o lipoproteina (a).
- Individuos obesos o con vida sedentaria.
La evaluación del RCV nos va a permitir definir la estrategia
terapéutica, recomendándose a los pacientes con manifestaciones clínicas de
enfermedad cardiovascular o con RCV alto iniciar tratamiento farmacológico, por
lo general una estatina si no está contraindicada, además de modificar el
estilo de vida, y en las personas con RCV bajo o moderado recomendar
inicialmente cambios de estilo de vida, y solo si en un plazo de 3 a 6 meses no se consiguen los
objetivos terapéuticas iniciar el tratamiento farmacológico.
Cambios en el estilo
de vida
Cambiar el estilo de vida debe ser un objetivo a alcanzar en todos los
pacientes. Hay pruebas claras de que los
cambios en los hábitos dietéticos, la pérdida de peso en pacientes con
sobrepeso, el ejercicio aeróbico, el abandono de hábitos tóxicos como el
consumo de tabaco y alcohol, asi como la adición de estanoles/esteroles vegetales a la
dieta, producen una disminución en el cLDL y un aumento del cHDL.
Los cambios en la dieta pueden ser
muy difíciles de conseguir por muchos pacientes, por lo que es importante que el consejo dietético comience
con la realización de una encuesta alimentaria al paciente (por ejemplo:
registro de la alimentación de una semana, cesta de la compra, etc), para
posteriormente explorar qué factores favorecen o dificultan el cambio de
hábitos, y hacer un esfuerzo para adaptar la dieta a cada paciente de manera
personalizada, e incluso en ocasiones será necesaria la colaboración de un
experto en nutrición.
La dieta recomendada para la prevención y tratamiento de la
hipercolesterolemia es la dieta tipo mediterráneo, recomendándose la
reducción de la ingesta de colesterol, grasas saturadas y grasas trans, y un
mayor consumo de fibra dietética, carbohidratos complejos y grasas insaturadas;
las recomendaciones deben incluir una ingesta de grasa total entre el 25% y
35%, grasas saturadas <7%, y un consumo de grasas trans de <1% del total
de calorías diarias. La ingesta de colesterol de los alimentos debe limitarse a
<300 mg/día.
Puede esperarse una reducción de un 5-10% en los niveles de colesterol solo
con la dieta y una reducción de hasta un 50% para los niveles de triglicéridos.
También se conoce el efecto del
ejercicio aeróbico en la reducción cLDL y por tanto, se debe recomendar la realización de ejercicios aeróbicos, como correr,
andar deprisa, montar en bicicleta, nadar, patinar, etc. Este tipo de ejercicio debe practicarse durante más de 30 minutos, 3 o
más días por semana, con una intensidad capaz de mantener las pulsaciones entre
el 60-85% de la frecuencia cardiaca máxima teórica (220- la edad). A los
pacientes con cardiopatía isquémica debe aconsejárseles el ejercicio en función
de su capacidad funcional, determinada previamente mediante una prueba de
esfuerzo.
En los pacientes con RCV bajo o moderado
resulta razonable intentar el control de la hipercolesterolemia mediante dieta
y ejercicio físico durante 3 a
6 meses antes de iniciar tratamiento farmacológico. Este periodo de tiempo, sin embargo, sigue
siendo motivo de controversia, requiriéndose vistas de seguimiento cada 6-8
semanas para evaluar la motivación y adherencia, no debiendo esperarse más de 3
meses para instaurar fármacos en aquellos pacientes que no consigan las metas.
Tratamiento
farmacológico
El tratamiento farmacológico es el siguiente paso cuando los cambios de
estilo de vida no son eficaces, y en pacientes con enfermedad cardiovascular, y
en los que presentan un RCV alto y muy alto, el tratamiento farmacológico debe
acompañar a la dieta y al ejercicio en la terapéutica inicial.
Estatinas
Las estatinas (lovastatina,
simvastatina, pravastatina, fluvastatina, atorvastatina, rosuvastatina y pitavastatina son fármacos inhibidores de la
hidroximetilglutaril coenzima A reductasa (HMGCoA), una enzima que inhibe a nivel hepático la síntesis del
colesterol y activa la síntesis de receptores del LDL. Con ello incrementa
el aclaramiento de las LDL, disminuyendo su concentración en plasma.
El tratamiento con estatinas
reduce los niveles de cLDL, la morbilidad cardiovascular y la mortalidad total.
Un meta-análisis reciente ha demostrado por cada
39 mg/dl de disminución del cLDL una reducción del riesgo relativo del 10% para la mortalidad por cualquier
causa, del 20% de las muertes debidas a enfermedad coronaria, del 27% de infartos
de miocardio no mortales, del 25% para revascularización coronaria y del 21%
para ictus isquémico. Estos beneficios han sido encontrados en todas las
poblaciones y subgrupos: prevención primaria, prevención secundaria,
diabéticos, jóvenes y ancianos, hipertensos, etc.
El tratamiento con estatinas está indicado en las siguientes
situaciones:
- RCV bajo: <3% según tablas Score, <10% según tablas Framingham, 0 a 1 factores de riesgo, y
LDL-colesterol > 190 mg / dl) (opcionalmente 160 a 189 mg / dl). Tras
cambios en estilo de vida durante 3-6 mes si no se alcanzan los objetivos
terapéuticos: cLDL < 160, c-no-HDL <190
- RCV moderado: RCV 3-5% según tablas SCORE, 10-20 % según tablas
Framingham, (≥ 2 factores de riesgo) y LDL ≥ 130 mg / dl). Tras cambios en
estilo de vida durante 3-6 mes si no se alcanzan los objetivos terapéuticos:
LDL-colesterol < 130, c-no-HDL <160.
- RCV alto: RCV según tablas SCORE >5%, según tablas Framingham
>20%, enfermedad coronaria o enfermedad coronaria equivalente*: Tratamiento farmacológico
de inicio junto con medidas higiénico dietéticas. Objetivos: LDL-colesterol
< 100, c-no-HDL <130.mg / dl
- RCV muy alto, síndrome coronario agudo, diabetes mellitus con ECV: Tratamiento farmacológico de inicio junto con medidas higiénico dietéticas. Objetivos:
LDL-colesterol < 70 mg / dl , c-no-HDL <100.mg / dl
*Equivalentes de EC incluyen los
pacientes con manifestaciones clínicas de la enfermedad aterosclerótica no
coronaria, como la enfermedad arterial periférica, aneurisma de la aorta
abdominal, enfermedad de la arteria carótida (por ejemplo, ataque isquémico
transitorio, ictus de origen carotídeo, o > 50% de obstrucción de una
arteria carótida), o diabetes.
Es esperable una reducción del cLDL del 20–55%, de los triglicéridos
del 7–30% y una elevación del cHDL, del 5–10%, dependiendo de la estatina y dosis
utilizada, (respuesta terapéutica dosis dependiente) y de otros factores como el
sexo, fenotipo apoE, tipo de mutación del receptor en la hipercolesterolemia
familiar, etc.
No hay un clara consenso sobre la
mejor selección de las estatinas, si bien muchos
expertos (NICE) recomiendan la simvastatina (inicialmente 10 mg/dia, dosis de mantenimiento 20-40 mg/día), como la estatina de
primera elección por su relación coste-eficacia y seguridad, con beneficio
demostrado en prevención secundaria y en prevención primaria de pacientes con
RCV alto. Si con 40 mg no se logran los objetivos de cLDL, se debería emplear
una dosis de 80 mg, pero esta dosis sólo se recomienda en pacientes con
hipercolesterolemia grave y alto riesgo de eventos cardiovasculares, pues
aumenta el riesgo de miopatía y rabdomiolisis.
También se dispone de pruebas
sólidas de la eficacia de la pravastatina en prevención primaria, sin embargo es menos potente para
disminuir el cLDL que la simvastatina. Es una elección adecuada en pacientes
con riesgo de interacciones medicamentosas o que no toleren la simvastatina.
En
pacientes de muy alto riesgo, tras un síndrome coronario agudo, o si con la
simvastatina no se alcanzan los objetivos de LDL a pesar de haber empleado la dosis máxima permitida o la dosis máxima que el paciente haya sido capaz de tolerar de simvastatina (o de pravastatina en el caso de interaciones), otras opciónes son atorvastatina o
rosuvastatina a dosis de 20-40 mg. Atorvastatina y rosuvastatina
son las estatinas más potente sobre el descenso del LDL-colesterol y las que más disminuyen los
niveles de triglicéridos, pero rosuvastatina y simvastatina elevan el cHDL más
que la atorvastatina.
La atorvastatina y la fluvastatina,
el fármaco menos potente del grupo, son de elección en pacientes con
insuficiencia renal grave.
Finalmente, en pacientes con síndrome coronario agudo se deben emplear las dosis más altas de
estatinas, debido al
efecto de las estatinas en la estabilización de la placa.
Las estatinas son fármacos muy seguros si se respetan las condiciones
de uso, sin embargo, hasta el 10% de las personas presentan
intolerancia, especialmente mialgias.
Los efectos adversos incluyen elevaciones
de las enzimas hepáticas y miositis o rabdomiolisis. El riesgo de miopatía
puede verse incrementado por factores como el hipotiroidismo, insuficiencia
renal, compromiso hepático También se han publicado casos de toxicidad muscular
sin elevación enzimática, lo que parece ser más común cuando las estatinas se
utilizan con fármacos que inhiben el citocromo P450 (por ejemplo, antibióticos
macrólidos, antifúngicos azólicos, ciclosporina, verapamilo o diltiazem).
Algunas estatinas (lovastatina, simvastatina, rosuvastatina, fluvastatina)
pueden elevar los niveles de digoxina y potenciar el efecto de la warfarina,
siendo este efecto menor con la pravastatina. Los efectos adversos son más
frecuentes en pacientes de más edad, con pluripatología, y polimedicados.
No hay consenso sobre la mejor estratategia
terapéutica de la hipercolesterolemia en personas con intolerancia a las
estatinas. Algunos expertos recomiendan realizar
inicialmente un cambio de una estatina por otra. Otros expertos recomiendan
el tratamiento con estatinas a días alternos, en asociación o no con ezetimiba;
una revisión sistemática del tratamiento con estatinas a día alternos sugiere
que cuando se utilizan estatinas más potentes como la atorvastatina y
rosuvastatina se obtien reducciones de cLDL similares a las obtenidas con
regímenes diarios, sin embargo, no se ha evaluado adecuadamente la tolerancia
en la mayoría de estos estudios. Además, son estudios de validez limitada por
el escaso número de sujetos y corto seguimiento.
En pacientes con dislipidemia
mixta o combinada, los fibratos son una alternativa a las estatinas en
pacientes con intolerancia a las mismas. Un meta-análisis reciente ha mostrado
una reducción del 13% en el RCV, sin embargo, no hay cambios en la mortalidad. Otro
meta-análisis, de personas con niveles altos de triglicéridos y cHDL bajo, evidencia
una reducción del RCV del 35% en este subgrupo de pacientes.
Finalmente el ácido nicotínico y las
resinas, además de los cambios de estilo de vida, también pueden ser una opción
alternativa en pacientes intolerantes a las estatinas.
Ezetimiba
La ezetimiba (10 mg
día vía oral en dosis única) actúa disminuyendo la absorción del
colesterol de la dieta y del colesterol biliar, probablemente porque se une
de forma selectiva a una proteína del borde del enterocito.
Si se utiliza sola, es esperable
una reducción del cLDL del 15% a 20%, sin embargo, en relación con la
simvastatina, el cLDL se redujo un 14% adicional sobre el efecto que se consigue
con la simvastatina sola, siendo este efecto
aditivo al proporcionado por las estatinas lo que justifica su principal
indicación: utilización conjunta con estatinas en el tratamiento de la hipercolesterolemia
grave de pacientes de alto riesgo en los que no se consiguen los objetivos de cLDL.
También puede emplearse en monoterapia si existe intolerancia a las estatinas,
excepto cuando exista insuficiencia hepática moderada o severa.
Acido nicotínico
El acido nicotínico o niacina actúa
uniéndose al receptor GPR109A en la pared de los adipocitos disminuyendo la
liberación de ácidos grasos libres a la sangre y su aporte al hígado, con
disminución de la síntesis de TG y de lipoproteínas de densidad muy baja (VLD). En la actualidad el acido nicotínico es el fármaco más
potente para elevar el cHDL (aumento del 15–35%), reduciendo también el cLDL entre
un 5-25%, y también reduce los TG un 15–50%. El efecto es dosis dependiente,
aumentando el cHDL con dosis bajas como de 1 g / día, mientras que la reducción del cLDL
se observa típicamente con dosis superiores a 1 a 2 g / día. También ha demostrado una disminución del 21% de la incidencia de
infarto de miocardio no mortal.
Los efectos secundarios son relativamente frecuentes, especialmente ataques
de sofocos o rubefacción cutánea, debido a la liberación dérmica de
prostaglandina D2, presentes en el 80% de los pacientes, prurito, parestesias, náuseas, con frecuencias de presentación de cada
uno de estos síntomas en el 20% de los pacientes. También se observan con
frecuencia elevaciones de las transaminasas,
aunque muy rara vez se asocia con hepatitis fulminante. Otros efectos adversos
incluyen aumento de la glucemia basal y de la HbA1c, lo que en algunos casos
obliga a modificar el tratamiento en sujetos con diabetes, precipitación de ataques
de gota, elevación de los niveles de homocisteína, e hipotensión en pacientes
tratados con vasodilatadores. . Presentan riesgo de miositis si se asocian con
estatinas.
El tratamiento previo con
aspirina 325 mg, 30 minutos antes de la dosis de acido nicotinico, puede
reducir los sofocos y los efectos adversos mediados por prostaglandinas.
En la actualidad se dispone de
una asociación de
ácido
nicotínico y laropiprant, un antagonista selectivo del receptor DP1, que
bloquea dichos receptores e impide la unión
de la prostaglandina D2, inhibiendo la vasodilatación inducida por el ácido nicotínico y mejorando significativamente
la tolerancia. Se utiliza a dosis de 1g/20 mg por vía oral una vez al día, llegando
a 2 g/40 mg después de 4 semanas según respuesta. A los pacientes en tratamiento con
acido nicotínico se les debe realizar un control cada 6 semanas de lípidos,
glucosa, pruebas de función pulmonar, y ácido úrico.
Resinas de intercambio
catiónico
Las resinas de intercambio
catiónico o secuestradores de ácidos biliares, colestiramina, colestipol y
colesevelam, actúan fijando a los ácidos biliares
en la luz intestinal, reduciendo la circulación enterohepática de ácidos
biliares, y favoreciendo la reconversión del colesterol en los mismos, con lo
que disminuye el colesterol hepático, aumentan los receptores para cLDL y
disminuyen los niveles séricos de cLDL un 10-24% dependiendo de la dosis
utilizada. El HDL-colesterol aumenta en un 3-5%, pero también se elevan los
niveles de trigliceridos.
Son útiles como tratamiento
combinado con las estatinas, o ácido nicotínico, mostrado un efecto sinérgico, o en monoterapia en aquellos
pacientes que requieren tan sólo una pequeña reducción en las cifras de cLDL, si
los triglicéridos plasmáticos son menores de 200 mg/dL; cifras de triglicéridos
superiores a 400-500 mg/dl contraindican su empleo, al igual que la
disbetalipoproteinemia. Pueden ser la primera opción para los niños <10 años
de edad con hipercolesterolemia grave en los que el empleo de estatinas no esta
aprobado.
La mayoría de los efectos secundarios
están relacionados con el tracto gastrointestinal, e incluyen náuseas,
hinchazón, dolor abdominal y aumento de las transaminasas hepáticas. Sin
embargo, para muchos pacientes estos efectos adversos son muy limitantes. La
absorción de otros fármacos puede ser significativamente reducida, debiendose
recomedar tomar otros medicamentos 1 hora antes o 4 horas después de lss
resimas.
- Colestiramina: 4 g por vía oral una vez al día al principio, con
incrementos de 4 g cada semana hasta 12-24 g / día de acuerdo a la respuesta administrados
en 1-4 dosis, con máximo de 36 g / día.
- Colestipol: 5 g
por vía oral una o dos veces al día inicialmente, aumentando
en 5 g / día cada 1-2 meses según la respuesta, con un
máximo de 30 g / día.
Derivados del ácido
fíbrico
Los fibratos (
gemfibrocilo,
bezafibrato,
fenofibrato)
aumentan la actividad del factor de transcripción nuclear hepático llamado PPAR
alfa, activándose la lipoproteinlipasa. Reducen los triglicéridos en 20-35%, el
cLDL en 5-20%, y aumentan el cHDL en 10-35%. Son los fármacos
hipotrigliceridemiantes más potentes y los fármacos de elección en la hipertriglicididemia
aislad. Se recomienda su empleo en la
disbetalipoproteinemia, cuando existen valores de triglicéridos TG >500
mg/dl y en la hiperlipemia mixta, asociado en este último caso a estatinas,
cuando se precisa reducir los niveles de cLDL y TG.
Sus principales efectos
secundarios son el aumento de incidencia de litiasis biliar y de rabdomiolisis,
en particular si se asocia con estatinas, especialmente el gemfibrocilo,
aconsejándose por esta razón el fenofibrato cuando se precisa la asociación con estatinas. Su
gran porcentaje de unión a la albúmina hace que se eleven los niveles
plasmáticos de múltiples fármacos. Está contraindicado en presencia de
hepatopatías o insuficiencia renal grave, litiasis biliar y empleo de
inhibidores de la monoaminooxidasa. Debe ser administrado después de las
comidas, a excepción de las formas retard, con las que se realiza una sola toma
nocturna.
Probucol.
Si bien reduce el cLDL en un
8-15%, también disminuye los niveles de HDL-colesterol en un 20-30%. Además no
ha demostrado efectividad en los estudios de prevención cardiovascular ni
regresión de las lesiones en los estudios angiográficos. Por ello, este fármaco
no debe emplearse en el tratamiento de la hiperlipemia.
Asociaciones de
fármacos hipolipemiantes
Una vez analizados los distintos
fármacos cabe concluir las siguientes posibles asociaciones de fármacos:
- Estatina + ezetimibe: Combinación con efecto sinegico, muy útil como tratamiento de inicio en las
hipercolesterolemias graves.
- Estatina + resina de intercambio
iónico: Esta asociación podría ser más efectiva que dosis elevadas de estatina:
Las resinas se utilizan a dosis medias.
- Estatina + fibrato: puede ser
empleada en la mayoría de las personas, en particular estatinas con fenofibrato, si bien con un estrecho control inicial. (La asociación de estatinas con gemfibrocilo esta contraindicada por mayor
riesgo de miopatía).
- Estatina + acido nicotínico:
existe poca evidencia acerca de su efecto sinérgico.
Tratamiento de
pacientes de edad avanzada
Existe una gran controversia sobre si los pacientes mayores deben ser tratados con tratamiento farmacológico: el colesterol pierde su impacto como factor de riesgo en pacientes de edad
avanzada y no hay consenso sobre si las estatinas se debe prescribir a los
pacientes asintomáticos mayores con hipercolesterolemia. El estudio PROSPER que
evaluó los efectos del tratamiento con pravastatina en personas de 70 a 82 años de edad encontró
que en la prevención primaria, el tratamiento con estatinas es eficaz sólo en
aquellos con cHDL < 45 mg /dl. Sin embargo, un meta-analisis mas reciente que
incluyó los estudios PROSPER y HPS no encontró diferencias en los efectos de la
reducción de cLDL-colesterol para la prevención de enfermedades cardiovasculares
entre los grupos de personas <65 años, de 65 a 75 años, y > 75 años
de edad. En consecuencia muchos expertos recomiendan que las estatinas también sean
utilizadas en la prevención de enfermedades cardiovasculares en pacientes de
edad avanzada.
Tratamiento de
pacientes con HDL-colesterol bajo aislado
El cHDL bajo es un factor de
riesgo independiente para la aterosclerosis y la recurrencia de eventos
cardiovasculares, incluso en pacientes tratados con estatinas. Los fibratos y el acido nicotínico elevan de
manera significativa el cHDL en personas con niveles de triglicéridos altos y dos
estudios evidencia que el acido nicotínico potencia los efectos de las
estatinas sobre placas arteromatosas en coronarias y carótida. A pesar de esto,
no hay evidencia de que la asociación de estatinas con ácido nicotínico o
fibratos reduzca los eventos cardiovasculares y esto sigue siendo una cuestión a
investigar. En la actualidad la mayoría de expertos se recomienda las estatinas
como fármacos de primera eleccion en el tratamiento inicial de pacientes con cHDL
bajo aislado y dado que los niveles de cHDL
bajo es generalmente secundario a obesidad abdominal, hipertrigliceridemia,
tabaquismo, resistencia a la insulina, éstos procesos también sean tratados.
Bibliografia recomendada
- Alberti KG, Eckel RH, Grundy SM, et al.
Harmonizing the metabolic syndrome: a joint interim statement of the
International Diabetes Federation Task Force on Epidemiology and Prevention;
National Heart, Lung, and Blood Institute; American Heart Association; World
Heart Federation; International Atherosclerosis Society; and International
Association for the Study of Obesity. Circulation. 2009. 20;120:1640-1645.
- Baigent C, Blackwell L, Emberson J, et al;
Cholesterol Treatment Trialists'
(CTT) Collaborators. Efficacy and safety of more intensive lowering of LDL
cholesterol: a meta-analysis of data from 170,000 participants in 26 randomised
trials. Lancet. 2010;376:1670-1681.
- Barter P, Gotto AM, LaRosa JC, et al. HDL
cholesterol, very low levels of LDL cholesterol, and cardiovascular events. N
Engl J Med. 2007;357:1301-1310.
- Brugts JJ, Yetgin T, Hoeks SE, et al. The
benefits of statins in people without established cardiovascular disease but
with cardiovascular risk factors: meta-analysis of randomised controlled
trials. BMJ. 2009;338:b2376.
- Buckley DM. How effective are dietary
interventions in lowering lipids in adults with dyslipidemia? J Fam Pract.
2007;56:46-48.
- Byington RP, Jukema JW, Salonen JT, et al.
Reduction in cardiovascular events during pravastatin therapy: pooled analysis
of clinical events of the Pravastatin Atherosclerosis Intervention Program.
Circulation. 1995;92:2419-2425.
- Cannon CP, Shah S, Dansky HM, et al. Safety of
anacetrapib in patients with or at high risk for coronary heart disease. N Engl
J Med. 2010;363:2406-2415.
- Centers for Disease Control and Prevention.
Coronary heart disease mortality trends among whites and blacks - Appalachia and United States, 1980-1993. MMWR Morb Mortal
Wkly Rep. 1998;47:1005-1008,1015.
- Centers for Disease Control and Prevention. National Center for Health Statistics. National
health and nutritional survey III (NHANES III). Disponible en: URL: http://www.cdc.gov
- Cuchel M, Bloedon LT, Szapary PO, et al.
Inhibition of microsomal triglyceride transfer protein in familial
hypercholesterolemia. N Engl J Med. 2007;356:148-156.
- Davidson MH, McGarry T, Bettis R, et al.
Ezetimibe coadministered with simvastatin in patients with primary
hypercholesterolemia. J Am Coll Cardiol. 2002;40:2125-2134.
- Dujovne CA, Ettinger MP, McNeer JF, et al.
Efficacy and safety of a potent new selective cholesterol absorption inhibitor,
ezetimibe, in patients with primary hypercholesterolemia. Am J Cardiol.
2002;90:1092-1097.
- Esposito K, Ciotola M, Giugliano
F, et al. Effects of intensive
lifestyle changes on erectile dysfunction in men. J Sex Med. 2009;6:243-250.
- Farmer JA, Gotto AMJ. Choosing the right
lipid-regulating agent. A guide to selection. Drugs. 1996;52:649-661.
- Genest J, McPherson R, Frohlich J, et al. 2009
Canadian Cardiovascular Society/Canadian guidelines for the diagnosis and
treatment of dyslipidemia and prevention of cardiovascular disease in the adult
- 2009 recommendations. Can J Cardiol. 2009;25:567-579.
- Ginsberg HN, Elam MB, Lovato LC, et al; ACCORD
Study Group. Effects of combination lipid therapy in type 2 diabetes mellitus.
N Engl J Med. 2010;362:1563-1574.
- Grundy SM, Cleeman JI, Mertz CN, et al;
National Heart, Lung, and Blood Institute; American College of Cardiology
Foundation; American Heart Association.
Implications of recent clinical trials for the National Cholesterol Education
Program Adult Treatment Panel III guidelines. Circulation. 2004;110:227-239.
- Grundy SM, Cleeman JI, Mertz CN, et al;
National Heart, Lung, and Blood Institute; American College of Cardiology
Foundation; American Heart Association. Implications of recent clinical trials
for the National Cholesterol Education Program Adult Treatment Panel III
guidelines. Circulation. 2004;110:227-239.
- Jones PH, Davidson MH, Stein EA, et al; STELLAR
Study Group. Comparison of the efficacy and safety of rosuvastatin versus
atorvastatin, simvastatin, and pravastatin across doses (STELLAR* Trial). Am J
Cardiol. 2003;92:152-160.
- Jun M, Foote C, Lv J, et al. Effects of fibrates
on cardiovascular outcomes: a systematic review and meta-analysis. Lancet.
2010;375:1875-1884.
- Kastelein JJ, van der Steeg WA, Holme I, et al;
TNT Study Group; IDEAL Study Group. Lipids, apolipoproteins, and their ratios
in relation to cardiovascular events with statin treatment. Circulation.
2008;117:3002-3009.
- Ladenson PW, Kristensen JD, Ridgway EC, et al. Use of the thyroid hormone analogue eprotirome
in statin-treated dyslipidemia. N Engl J Med. 2010;362:906-916.
- Lichtenstein AH, Appel LJ, Brands M, et al;
American Heart Association Nutrition Committee. Diet and lifestyle
recommendations revision 2006: a scientific statement from the American Heart
Association Nutrition Committee. Circulation. 2006;114:82-96.
- Maccubbin D, Koren MJ, Davidson M, et al. Flushing profile of extended-release niacin/laropiprant
versus gradually titrated niacin extended-release in patients with dyslipidemia
with and without ischemic cardiovascular disease. Am J Cardiol. 2009;104:74-81.
- Manktelow BN, Potter JF. Interventions in the
management of serum lipids for preventing stroke recurrence. Cochrane Database
Syst Rev. 2009;(3):CD002091.
- Packard CJ, Ford I, Robertson M, et al. Plasma
lipoproteins and apolipoproteins as predictors of cardiovascular risk and
treatment benefit in the PROspective Study of Pravastatin in the Elderly at
Risk (PROSPER). Circulation. 2005;112:3058-3065.
- Raal FJ, Santos RD, Blom DJ, et
al. Mipomersen, an
apolipoprotein B synthesis inhibitor, for lowering of LDL cholesterol
concentrations in patients with homozygous familial hypercholesterolaemia: a
randomised, double-blind, placebo-controlled trial. Lancet. 2010;375:998-1006.
- Reindl EK, Wright BM, Wargo KA. Alternate-day
statin therapy for the treatment of hyperlipidemia. Ann Pharmacother.
2010;44:1459-1470.
- Sacks FM, Carey VJ, Fruchart JC. Combination
lipid therapy in type 2 diabetes. N Engl J Med. 2010;363:692-694.
- Smith CC, Bernstein LI, Davis RB, et al.
Screening for statin-related toxicity: the yield of transaminase and creatine
kinase measurements in a primary care setting. Arch Intern Med.
2003;163:688-692.
- Smith EE, Abdullah AR, Amirfarzan
H, et al. Serum lipid profile
on admission for ischemic stroke: failure to meet National Cholesterol
Education Program Adult Treatment Panel (NCEP-ATPIII) guidelines. Neurology.
2007;68:660-665.
- Stefanick ML, Mackey S, Sheehan M, et al.
Effects of diet and exercise in men and postmenopausal women with low levels of
HDL cholesterol and high levels of LDL cholesterol. N Engl J Med.
1998;339:12-20.
- Taylor AJ, Villines TC, Stanek EJ, et al.
Extended-release niacin or ezetimibe and carotid intima-media thickness. N Engl
J Med. 2009;361:2113-2122.
- Tosi I, Toledo-Leiva P, Neuwirth C, et al.
Genetic defects causing familial hypercholesterolaemia: identification of
deletions and duplications in the LDL-receptor gene and summary of all
mutations found in patients attending the Hammersmith Hospital Lipid Clinic. Atherosclerosis.
2007;194:102-111.








Uno de los mejores consejos que me han dado para el control del colesterol, a parte de los recurrentes: "dieta equilibrada y practica ejercicio físico" es el acompañamiento de un suplemento alimenticio seguro y de calidad. Lo recomiendo.
ResponderEliminar