Acné
El acné afecta al 85% de los jóvenes entre los 12 y 24 años, a un 8% de los adultos de 25 a 34 años y al 3% de los adultos de 35 a 44 años. El acné en los adultos jóvenes puede presentarse como continuación del sufrido en la adolescencia o presentarse como forma de inicio más tardía. El acné es más frecuente en hombres que en mujeres durante la adolescencia, pero en la edad adulta la incidencia es mayor en las mujeres. El acné conglobata tiene una mayor prevalencia en personas de raza blanca en comparación con las personas de raza negra.
El acné tiene una etiología multifactorial, habiéndose visto implicados varios factores:
- Hiperplasia de las glándulas sebáceas y alteración cuantitativa y cualitativa de la producción de sebo. Este fenómeno es andrógeno dependiente: El tamaño del folículo sebáceo y el número de lóbulos por glándula están aumentados en pacientes con acné y los andrógenos estimulan las glándulas sebáceas para aumentar la producción de sebo.
- Queratinización del infundíbulo folicular. En los folículos normales los queratinocitos se desprenden a la luz del infundíbulo folicular y se excreta a continuación. En el acné, los queratinocitos se conservan y se acumulan debido a su mayor cohesión, dando esto lugar a un tapón de queratina. Clínicamente esta etapa es reconocible por la formación de un comedón no inflamatorio.
- Alteraciones de la microflora bacteriana, aumentando la cantidad de Propionibacterium acnés, bacilo gran positivo poco virulento que forma parte de la flora normal de los folículos, pero capaz de metabolizar los triglicéridos y liberar ácidos grasos libres. Estos inician una reacción inflamatoria y activación de los mediadores de la inflación.
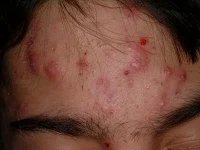
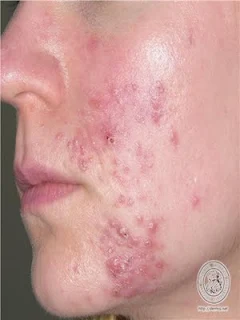
- Inflamación y respuesta inmune. El acumulo de células inflamatorias y mediadores de la inflamación junto con una obstrucción en el orificio de salida del folículo producen un aumento de presión en los microcomedones hasta que terminan rompiéndose, liberándose queratina inmunogénica y sebo que producen una mayor respuesta inflamatoria. Esta etapa inflamatoria se manifiesta clínicamente por pápulas, pústulas, nódulos o quistes en orden de gravedad. Todas estas lesiones pueden dejar cicatrices e híperpigmentación postinflamatoria.
- Factores genéticos. Dada la alta prevalencia de la enfermedad resulta difícil identificar factores genéticos específicos. Sin embargo, la tasa de concordancia entre los gemelos es muy alta. Algún estudio ha puesto en evidencia que el 81% de la varianza en el acné se atribuye a la genética y sólo el 19% a factores ambientales.
- Factores externos agravantes. En ocasiones el acné empeora por el estrés, utilización de cosméticos, la limpieza obsesiva de la cara y la manipulación de las lesiones. Algunos medicamentos, como los andrógenos, corticoides tópicos y orales producen una erupciones acneiformes. El trabajo o la exposición ambiental a hidrocarburos aromáticos halogenados (por ejemplo, dioxinas y dibenzofuranos clorados) pueden causar cloracné. La toma de anticonceptivos orales muy androgenicos y los trastornos endocrinos que cursan con hiperandrogenismo se asocian a la aparicion de acne; el aumento de andrógenos circulantes en el inicio de la pubertad se asocia a una mayor producción de sebo y el desarrollo de comedones, pero la mayoría de los pacientes con acné tienen niveles normales de andrógenos. Casos raros de acne severo pueden estar asociados con niveles de andrógenos elevados debido a un trastorno endocrino subyacente, como síndrome de ovario poliquístico, hiperandrogenismo, y pubertad precoz. También la insulina y el factor de crecimiento similar a la insulina (IGF) puede estimular los queratinocitos y las glándulas sebáceas; niveles elevados de IGF-1 se encuentran en las mujeres con acné postadolescente. La obesidad se asocia se con un aumento de la prevalencia de acné en personas de 20 a 40 años, sin embargo, no se ha encontrado asociación entre la obesidad y el acné que se produce entre los 15 y los 19 años.
- Dieta y acné. No existen claras evidencias sobre el papel que juega la de la dieta en el acné. Frente a la creencia popular de la asociación entre consumo de chocolate y acné, varios estudios que evalúan su relación no encontraron asociación. Auque la dieta occidental se ha asociado con una mayor incidencia de acné, estas observaciones están limitadas al no controlarse la influencia de factores genéticos y medioambientales.
- Otros factores. El papel de los estrógenos en el acné no esta claro, pero se sabe que los estrógenos disminuyen la producción de sebo. Muchas mujeres experimentan un empeoramiento del acné antes de la menstruación, y los anticonceptivos orales a menudo ayudan a mitigar el acné. La disminución de la producción de sebo requiere dosis más altas de estrógenos que la supresión de la ovulación.
|
|
|
|
|
No hay una unica clasificación de la severidad del acné estandarizada y reproducible. La forma más frecuente de clasificar el acné es por el tipo de lesión predominante (comodón / pápulas, pústulas / noduloquístico) y / o severidad (leve / moderada / moderadamente grave / grave). Las lesiones cutáneas pueden ser descritas como inflamatorias o no inflamatorias.
Acné moderado: Un número moderado de pápulas y pústulas (10 a 40) están presentes junto con comedones.
Acné moderadamente grave: Numerosas pápulas y pústulas (40 a 100), con muchos comedones (40 a 100) y ocasionales (hasta 5) lesiones inflamadas nodulares (más profundas). Se ve afectada, por lo general, la cara, pecho y espalda.
Acné muy grave: Corresponde al acné noduloquístico y acné conglobata con grandes nódulos, quistes y abscesos comunicados por fistulas en tronco y extremidades proximales que dejan intensas cicatrices hipertróficas.
No se requieren exploraciones complementarias en la mayoría de los pacientes. Los pacientes en los que se sospecha un hiperandrogenismo deberian ser valorados por el endocrinólogo y determinar testosterona libre, sulfato de dehydroepiandrostenedione (DHEA-S), hormona luteinizante (LH) y hormona folículo estimulante (FSH).
Excepto en el acné comedoniano leve y moderado, debido a que múltiples factores se encuentran relacionados con el desarrollo del acné, el tratamiento combinado con varios fármacos es la base de la terapéutica. En general se acepta que los retinoides tópicos se deben incluirse en los tratamientos combinados de la mayoría de los pacientes, dado que estos también pueden prevenir y mejorar la hiperpigmentación asociada con lesiones de acné inflamatorio, sobre todo en pacientes con piel más oscura.
El acné comedoniano es especialmente sensible a los retinoides tópicos. En el acne leve los retinoides tópicos son el tratamiento de elección y se usan en monoterapia. El ácido salicílico se ha utilizado durante años por sus propiedades queratolíticas, pero es menos eficaz que los retinoides tópicos.
Para las lesiones inflamatorias, el tratamiento combinado es la base del tratamiento: Retinoides tópicos (tretinoína, adapaleno, y tazaroteno) se prescriben en combinación con peróxido de benzoilo y/o antibióticos tópicos (clindamicina, eritromicina, o dapsona).
La combinación de peróxido de benzoilo y adapaleno, aceptada más recientemente, también se muestra eficaz para el tratamiento del acne comedoniano e inflamatorio.
Se suelen emplear tetraciclinas vía oral en ciclos de al menos 6 a 8 semanas y hasta varios meses, aunque algunos pacientes requieren tratamiento por tiempo indefinido. Se debe explicar al paciente que el efecto tarda unas semanas en apreciarse y que no debe esperar una curación total del acné, sino una mejoría o incluso una remisión completa pero no definitiva, que sólo se consigue con el tiempo y en algunos casos con isotretinoína. En la actualidad se prefieren las nuevas tetraciclinas que no ven alterada su absorción por los alimentos. No se deben prescribir en menores de 14 años por la pigmentación dental que producen. Tambien estan contraindicados en embarazo y lactancia.
Para el tratamiento del acné severo o el acné que no responden a otros tratamientos, la isotretinoína oral durante 5 a 6 meses es el tratamiento de elección.
La terapia hormonal puede ser utilizada en mujeres que experimentan brotes de acné asociados a la menstruación. También puede ser útil en pacientes con hiperandrogenismo ovárico o suprarrenal demostrado y en pacientes con síndrome de ovario poliquístico. Las opciones de tratamiento incluyen los anticonceptivos orales combinados que contienen etinilestradiol más ciproterona, o drogas anti-androgénicos como la espironolactona.
Fototerapia
Grupo terapéutico
|
Fármacos
|
Retinoides tópicos
|
Se usan preferiblemente en loción o en gel para evitar el efecto comedogénico de las cremas. Se debe advertir al paciente la irritación que poducen. Se deben aplicar por la noche y retirar por la mañana con jabón. Al inicio del tratamiento se recomienda que el tiempo de aplicación se vaya alargando de forma progresiva. Por ejemplo, aplicar durante 2-3 horas por la tarde/noche, y sólo si se tolera se deja durante toda la noche. Los estudios sugieren que los retinoides tópicos no causan defectos congénitos . Sin embargo, todavía quedan algunas dudas sobre su seguridad, debido a algunos informes sobre defectos congénitos en bebés de mujeres que utilizaron estas preparaciones durante el embarazo. Hasta que no se conozca más acerca de la seguridad de los retinoides tópicos durante el embarazo, se aconseja a las mujeres embarazadas o que planean tener un bebé abstenerse de usarlos.
· Isotretinoína: Isotrex gel 30 y 50 g.
· Adapaleno: Differine gel.
· Tazaroteno: Zorac 0,05-0,1%.
|
Retinoide + antibiótico:
|
· Isotrex-eritromicina 30 g y Loderm-retinoico 50 ml.
|
Peróxido de benzoilo (PB)
|
El mecanismo de acción del peróxido de benzoílo no está totalmente aclarado, pero su acción antibacteriana contra P. acnes parece ser su principal modo de acción. Además, los pacientes tratados con peróxido de benzoílo muestran reducción en los lípidos y ácidos grasos y una descamación moderada (acción secante y exfoliante). No es comedolítico. Esta indicado en acne con lesiones inflamatorias.Se aplica una o dos veces al día en función de la tolerancia. Las concentraciones superiores al 4% no han demostrado mayor eficacia. Efectos secundarios: dermatitis de contacto, quemazón al aplicarlo (menor si se aplica a los 15 minutos de haberse lavado), blanqueado de la ropa y cabello. Es importante advertir de esto último al paciente pues puede desteñir la ropa de cama si se aplica la crema justo antes de acostarse. Es seguro durante el embarazo.
· Clearamed crema 5% y al 10% 20 g.
· Oxiderma mismas presentaciones
· Panoxyl gel al 5%: 40 g y 10%: 40 g.
· Peroxiben plus color gel 5%: 30 g.
· Peroxiben plus gel 2,5%: 30 g., 5%: 60 g, 10%: 60 g.
· Solucel crema al 4%: 40 g.
|
Ácido azelaico
|
Tiene acción comedolítica, normaliza e inhibe la queratinización folicular, es antimicrobiano frente a P. acnes, antiseborreico (inhibe la 5α-reductasa), antifúngico y despigmentante (inhibe tirosinasa, PAR2 y tiorredoxina reductasa). Se usa al 15-20%. Puede ser irritante y el efecto es más lento que los retinoides y el PB (es importante advertir que no empieza a actuar hasta las 2 semanas). Empezar por una aplicación diaria y si se tolera aumentar a dos. Sin embargo, tiene algunas ventajas disgnas de destacar: no es teratogénico (se puede usar en embarazadas); no es sensibilizante; no es fotosensibilizante ni fototóxico; no genera problemas de resistencias bacterianas; no produce hipopigmentación, porque sólo actúa en melanocitos anómalos, no en los normales.
|
Antibióticos tópicos
|
Eritromicina al 4%
Clindamicina 1%
Si hay sospecha de infección por Gram negativos se pueden emplear sulfamidas, por ejemplo: Loción con sulfacetamida sódica 10% ± azufre 5% en agua de rosas con alcohol de lavanda aa o en calamina (aunque está descrito eritema multiforme por sulfamidas tópicas) o gentamicina 0,2% en excipiente gel.
|
Tratamiento hormonal
|
Combinaciones etinilestradiol-acetato de ciproterona.
Espironolactona
|
Antibióticos sistémicos
|
• Doxiciclina hiclato: Proderma capsulas de 50, 100 y 200 mg. Retens capsulas de 100 mg. Cildox: cápsulas de 100 mg. Vibracina cápsulas de 100 mg, Peledox capsulas de 50 mg., Doxiten Bio cápsulas de 100 mg, Doxinate 12 cáps. 100 mg, Doxi Crisol cápsulas de 100 mg.
• Doxiciclina clorhidrato: Rexilen cápsulas de de 100 mg.
• Doxiciclina monohidrato: Doxiclat compr. de 100 mg.
Otros antibióticos: Eeritromicina, josamicina, azitromicina, trimetoprim-sulfametoxazol.
|
Isotretinoína
|
Derivado de la vitamina A, tiene una poten acción anti acneica por las inhibición que produce en la secreción de las glándulas sebácea, corrección de la queratinización folicular, antiinflamatorio y efecto sobre P. acnes. Debe ser indicado por un dermatólogo.
Dosis: 0,5-1 mg/kg/día hasta una dosis total de 120-150 mg/kg. Generalmente se espacia el tratamiento a lo largo de 5 meses, aunque algunos expertos lo espacian hasta 2 meses después de la curación total, lo que se suele conseguir en una media de 7 meses. En EEUU se tiende a emplear tratamiento de 0,5-2 mg/kg durante 20 semanas.
En acnés inflamatorios severos se recomienda iniciar a dosis bajas de 0,5 mg/kg/día. En casos puntuales se puede considerar asociar prednisona vía oral o infiltración con corticoides de algunas lesiones.
En acnés faciales leves, de < 20 lesiones, se puede emplear el siguiente esquema: 0,5 mg/kg/día la 1ª semana de cada mes durante 6 meses.
Las recidivas se pueden tratar hasta 2 y 3 veces con nuevos ciclos de tratamiento de la misma forma que ha sido descrita. Otros autores recomiendan dar dosis bajas mantenidas durante 1 año.
Efectos secundarios: Sequedad cutáneo-mucosa: conjuntivitis, epistaxis, xerosis, queilitis hasta en el 95%. Hepatotoxicidad: Elevaciones transitorias al inicio del tratamiento hasta en el 18% de casos. Músculo-esquelético: los dolores pueden llegar a afectar al 40% de pacientes. Otros: Osificación precoz epífisis, osteoporosis, hiperostosis difusa o cortical, calcificaciones periósticas y ligamentosas (en los espinales puede llevar a rigidez de columna y estrechamiento canal vertebral con compresión medular). Metabólicos: elevación de triglicéridos y colesterol. Teratogenia: La anticoncepción se puede detener 1 mes después de acabar el tratamiento. En EE.UU. se exigen 2 métodos anticonceptivos y 2 test de embarazo negativo: uno realizado por el médico y otro por la paciente. Las malformaciones que podría producir son neurológicas, craneofaciales (microcefalia, microtia, micrognatia, paladar hendido, hidrocefalia), hipoplasia de timo, malformaciones aórticas y cardíacas, y malformaciones retinianas o del nervio óptico teratogénicas. Pseudotumor cerebri: no se debe combinar con tetraciclinas (riesgo aumentado). Otros: Alopecia, riesgo de queloides si se somete al paciente a tratamientos con dermoabrasión o láser, paroniquia, granulomas piógenos, tirotoxicosis, hiperuricemia, galactorrea, rabdomiolisis, hipertensión endocraneal, reducción de la adaptación a la oscuridad (empeora la visión nocturna), opacidad corneal. No produce fotosensibilidad según el fabricante. Ha habido casos de asma inducido por isotretinoína, probablemente porque la sequedad mucosa predispone a la inflamación La vitamina E oral, a dosis altas no evita la mayoría de efectos secundarios excepto la hipercolesterolemia
Monitorización: Se recomienda analítica previa y cada 45 días incluyendo hemograma, perfil hepático, triglicéridos y colesterol. La isotretinoína se puede dar en pacientes con insuficiencia renal en hemodiálisis, pero a dosis de 0,1-0,2 mg/kg/d.
El fracaso del tratamiento es atribuible a trastornos endocrinológicos, incluso en el hombre (trastorno adrenal, hiperactividad 5α-reductasa).
|
Corticoides orales
|
Prednisolona : 40-60 mg/día vía oral
|
Corticoides intralesionales
|
En lesiones inflamatorias muy grandes se puede proceder a infiltraciones de 0,1 ml de triamcinolona a 5 mg/ml por lesión con agujas de calibre 27 ó 30. De esta forma se pueden aplanar las lesiones en 48 horas.
|
Jabones limpiadores
|
Se recomiendan como medida de higiene diaria.
|
Productos de parafarmacia
|
Son tratamientos bien tolerados, útiles en acnés leves. Contienen sobre todo queratolíticos por lo que son útiles en acnés comedonianos, y en cambio no lo son en acnés de predominio pustuloso. Cabe considerarlos además en mujeres con pieles sensibles que toleran poco otros tipos de tratamientos tópicos. Además pueden suplir las cremas hidratantes faciales que muchas veces empeoran el acné.
|
- Acne. Referral Advice - a guide to appropriate referral from general to specialist services. [Internet]. London: National Institute for Clinical Excellence; 2001. Disponible en: www.nice.org.uk
- Arowojolu AO, Gallo MF, Grimes DA, Garner SE. Píldoras anticonceptivas combinadas orales para el tratamiento del acné. .[Internet] En: La Cochrane Library plus en español. Oxford: Update Software; julio 2003. Disponible en: www.update-software.com
- Arowojolu AO, Gallo MF, Lopez LM, et al. Combined oral contraceptive pills for treatment of acne. Cochrane Database Syst Rev. 2009;(3):CD004425.
- Chu AC. Pulsed Dye Laser Treatment of Acne Vulgaris. JAMA. 2004;292:1430.
- Farquhar C, Lee O, Toomath R, Jepson R. Espironolactona versus placebo o combinada con esteroides para el hirsutismo y el acné.[Internet] En: La Cochrane Library plus en español. Oxford: Update Software; julio 2003. Disponible en: www.update-software.com
- Gollnick H, Cunliffe W, Berson D, et al. Management of acne: a report from a global alliance to improve outcomes in acne. J Am Acad Dermatol. 2003;49:S1-S37.
- Haedersdal M, Togsverd-Bo K, Wulf HC. Evidence-based review of lasers, light sources and photodynamic therapy in the treatment of acne vulgaris. J Eur Acad Dermatol Venereol. 2008;22:267-278.
- Haider A, Shaw JC. Treatment of acne vulgaris. JAMA. 2004 ;292(6):726-35.
- Hamilton FL, Car J, Lyons C, et al. Laser and other light therapies for the treatment of acne vulgaris: systematic review. Br J Dermatol. 2009;160:1273-1285.
- Hull PR, D'Arcy C. Acne, depression, and suicide. Dermatol Clin. 2005;23:665-674.
- Kawashima M, Harada S, Loesche C, et al. Adapalene gel 0.1% is effective and safe for Japanese patients with acne vulgaris: a randomized, multicenter, investigator-blinded, controlled study. J Dermatol Sci. 2008;49:241-248.
- Koo J. The psychosocial impact of acne: patient's perceptions. J Am Acad Dermatol. 1995;32:S26-S30.
- Raimer S, Maloney JM, Bourcier M, et al; United States/Canada Dapsone Gel Study Group. Efficacy and safety of dapsone gel 5% for the treatment of acne vulgaris in adolescents. Cutis. 2008;81:171-178.
- Rosen MP, Breitkopf DM, Nagamani M. A randomized controlled trial of second-versus third-generation oral contraceptives in the treatment of acne vulgaris. Am J Obstet Gynecol. 2003 ;188(5):1158-60.
- Simonart T, Dramaix M, De Maertelaer V. Efficacy of tetracyclines in the treatment of acne vulgaris: a review. Br J Dermatol. 2008;158:208-216.
- Strauss JS, Krowchuk DP, Leyden JJ, et al. Guidelines of care for acne vulgaris management. J Am Acad Dermatol. 2007;56:651-663.
- Thiboutot DM, Weiss J, Bucko A, et al; Adapalene-BPO Study Group. Adapalene-benzoyl peroxide, a fixed-dose combination for the treatment of acne vulgaris: results of a multicenter, randomized double-blind, controlled study. J Am Acad Dermatol. 2007;57:791-799.
- U.S. Food and Drug Administration. Guidance for industry: acne vulgaris: developing drugs for treatment. September 2005. Disponible en: http://www.fda.gov
















Its like you read my thoughts! You appear to grasp a lot approximately this, such as you wrote the ebook
ResponderEliminarin it or something. I think that you just could do with some percent to drive
the message home a little bit, but instead of that, this is great
blog. An excellent read. I'll certainly be back.
My webpage - forehead acne causes
Muy útil, muchas gracias!
ResponderEliminarDo you mind if I quote a few of your articles as long
ResponderEliminaras I provide credit and sources back to your webpage?
My blog site is in the exact same niche as yours and my visitors
would really benefit from a lot of the information you present
here. Please let me know if this ok with you. Cheers!
Have a look at my weblog : Pimple Treatment
Lo mas completo que lei en la web!
ResponderEliminarMuchas gracias, información clara. Me ha ayudado para tomar la decisión correcta :)
ResponderEliminar